심인성 쇼크, 급성 폐부종
이론과 하이라이트 히스토리를 확인 할 수 있어요.
: Cardiogenic shock
심인성 쇼크는 단독으로 출제되기 보다는 ACS나 심부전과 함께 출제된다. 대부분의 문제는 급성 폐부종이 발생했을 경우 산소와 loop diuretics로 치료하는 것에 대해 출제되므로, 간단히 보고 넘어가더라도 ACS와 심부전 단원을 숙지했다면 큰 어려움 없이 풀 수 있다.
1. 개요
1) 정의: 낮은 심박출량으로 인해 발생하는 치명적 end-organ 관류저하 및 저산소증
(1) SBP < 90 mmHg (or > 90 mmHg를 위해 승압제/강심제가 필요한 상태)
(2) Cardiac index < 2.2 L/min/m2
(3) PCWP > 18 mmHg
(4) 동맥혈 lactate > 2 mmol/L
* PCWP = pulmonary capillary wedge pressure = LA pressure에 근사
2) 원인
(1) 급성 관상동맥 증후군: LV 기능 저하(주로 anterior infarction), 유두근파열, 심실중격파열, 심실자유벽파열
(2) 심근병증: 중증 DCMP, HCMP, 급성 전격성 심근염 등
(3) 판막질환: 중증 MS, MR, AS, AR 등
(4) 부정맥: SVT, VT, 서맥(SND, AVB)
(5) 기타: Hypertensive crisis, 심장눌림증, 갈색세포종 등
(6) 의인성: 약물 과다투여(BB, CCB, 이뇨제, 혈관확장제)
3) 병태생리
(1) 위 원인에 의해 심장의 cardiac output이 줄어듦 (cardiac index 감소)
(2) Cardiac output 감소에 대한 보상으로 vasoconstriction, 심박수 증가 등이 발생하지만 충분하지 않음 (혈압 감소)
(3) 심박출 능력이 감소하므로 혈액이 LV → LA → 폐정맥 순서로 정체되며, 폐부종이 발생할 수 있음 (PCWP 상승)
(4) 조직에 적절한 산소공급이 되지 않음 (lactate 상승)
2. 임상양상 및 검사소견
1) 주호소: 호흡곤란
2) 기타 증상 및 징후
(1) 흉통, 식은땀, 저혈압, 의식저하
(2) 신체진찰: 심잡음, 경정맥 확장, 수포음, 천명음(wheezing)
3) 혈액검사
(1) WBC, CRP: 주로 상승되어 있음
(2) AST, ALT: 간 hypoperfusion으로 인해 주로 상승
(3) Cr: 신장 hypoperfusion으로 인해 주로 상승
(4) Lactate: 전반적인 hypoperfusion으로 인해 상승
4) ECG: STEMI가 흔하며, 이외의 다양한 소견들이 가능
5) CXR: Cardiomegaly, pulmonary edema가 흔하며, 이외의 다양한 소견들이 가능
3. 치료
1) 원인 질환 치료
(1) 급성 관상동맥 증후군
① 관상동맥 재관류술: 가능한 빠르게 시행
② 필요시 아래 치료 병행
• RV infarction의 경우 수액치료
• 기계적 합병증(acute MR 등)의 경우 응급수술
(2) 전격성 심근염: 원인을 알기 위해 endomyocardial biopsy 고려
(3) 부정맥: Cardioversion/defibrillation, 임시 심박동기 등 고려
2) 호흡 보조: Hypoxemia 회복, 호흡근육의 O2 demand 감소
(1) Nasal O2 투여: 1st line
(2) 양압환기(positive-pressure ventilation, PPV)
① Non-invasive ventilation(NIV): Nasal/mask O2에 효과 없으면 먼저 시행 가능
② Intubation & mechanical ventilation: NIV도 효과가 없거나 의식저하 등이 발생하면 시행
3) Preload 감소: 특히 volume overload에 의한 폐부종이 있을 경우 중요
(1) Loop diuretics: Furosemide, torsemide 등
(2) Vasodilator: Nitroglycerin, nitroprusside 등
(3) 기타 약물치료: Morphine, ACEi, nesiritide 등
(4) Ultrafiltration, 혈액투석, CRRT: 약물치료에 반응 없을 때 고려
4) 말초 perfusion 유지: 특히 저혈압이 있을 경우 중요
(1) 수액 투여: Volume overload가 없다는 전제 하에 조심스럽게 가능
(2) Vasopressor
① 기전: 혈관수축이 부족하면 말초 기관까지 혈액이 충분히 전달되지 않음 → 혈관수축을 유도해 혈압 확보
② 예시: Norepinephrine(1st line), dopamine, epinephrine
* 단, 가능한 적은 용량으로, 짧게 사용해야 한다. 혈관수축은 afterload를 증가시키므로, 장기 사용시 myocardial O2 demand를 늘려 심장기능이 오히려 악화될 수 있기 때문이다. 또한 vasopressor 사용시 부정맥 위험이 증가하기 때문이기도 하다.
(3) Inotropic agent
① 기전: 심근수축력 증가 → cardiac output 증가 → 말초 기관까지 혈액 전달
② 예시: Dobutamine(혈관 확장 효과로 인한 저혈압 주의), dopamine(부정맥 위험 주의), milrinone
* Volume overload에 의한 급성 폐부종이 환자의 가장 큰 문제일 경우 위의 preload 감소를 위한 diuretics와 vasodilator가 더 중요하며, 저혈압과 말초 perfusion 부족 등 심장성 쇼크가 환자의 가장 큰 문제일 경우 vasopressor/inotrope가 더 중요해진다.
5) 기계적 순환보조장치(mechanical circulatory support, MCS)
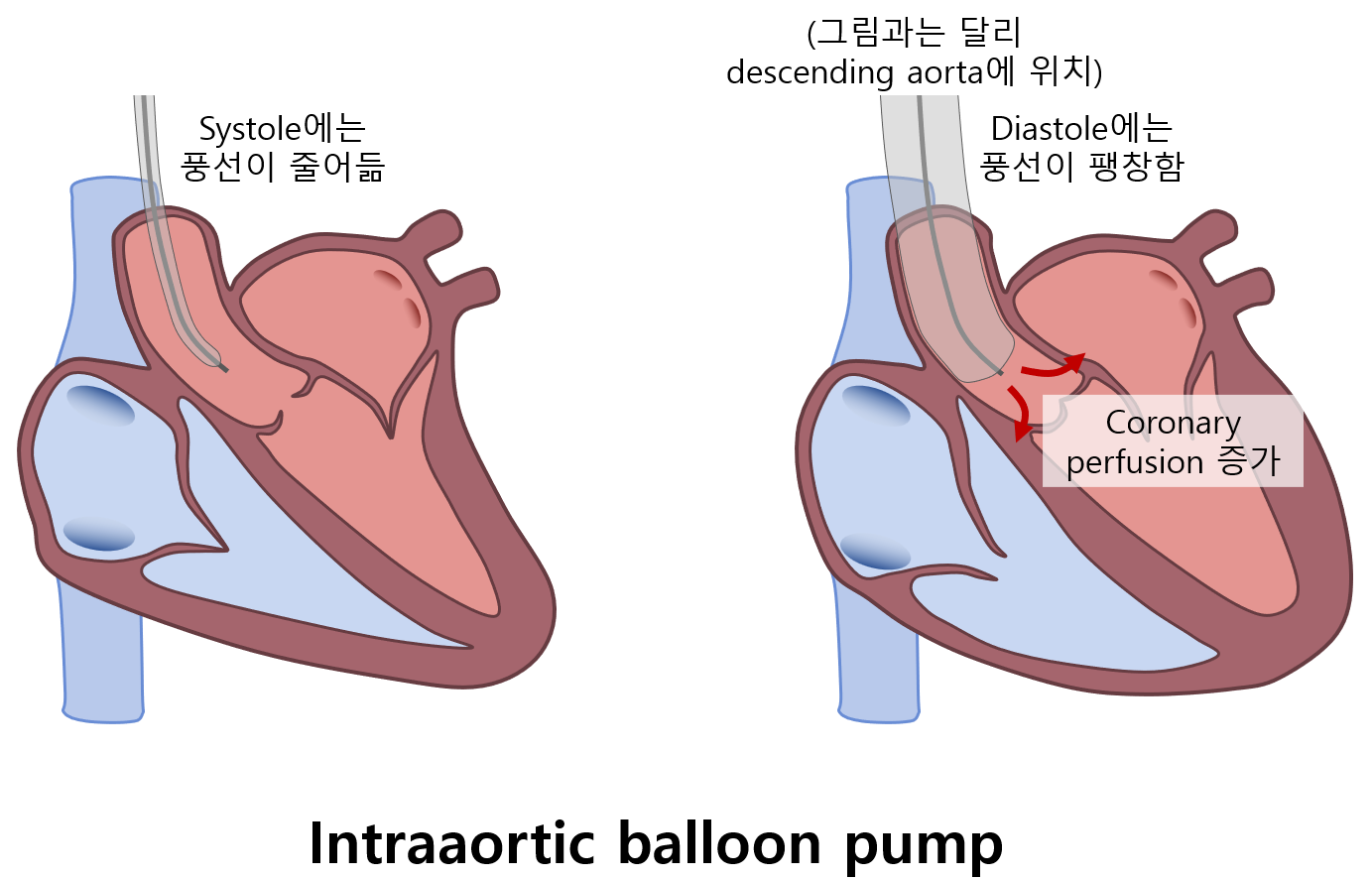
(1) 대동맥내 풍선펌프(intraaortic balloon pump, IABP)
① 원리
• Descending aorta에 balloon 삽입 → systole 때 공기를 빼고 diastole 때 공기를 넣음
• Systole 때는 cardiac output을 증가시키고, diastole 때는 coronary perfusion을 증가시킴
② 금기: 대동맥판 역류, 대동맥 박리
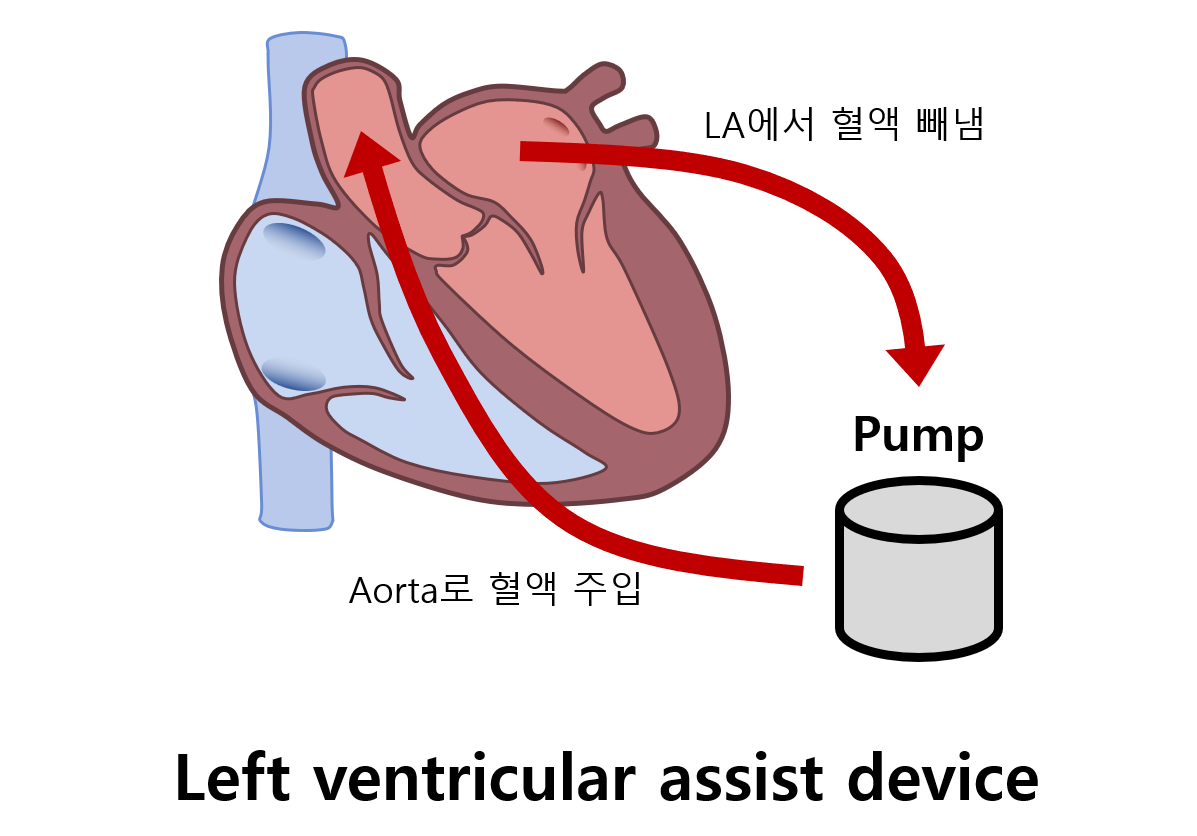
(2) 좌심실보조장치(left ventricular assist device, LVAD)
• LV/RV의 혈액을 빼내 펌프로 aorta/pulmonary artery에 넣어주는 기계장치
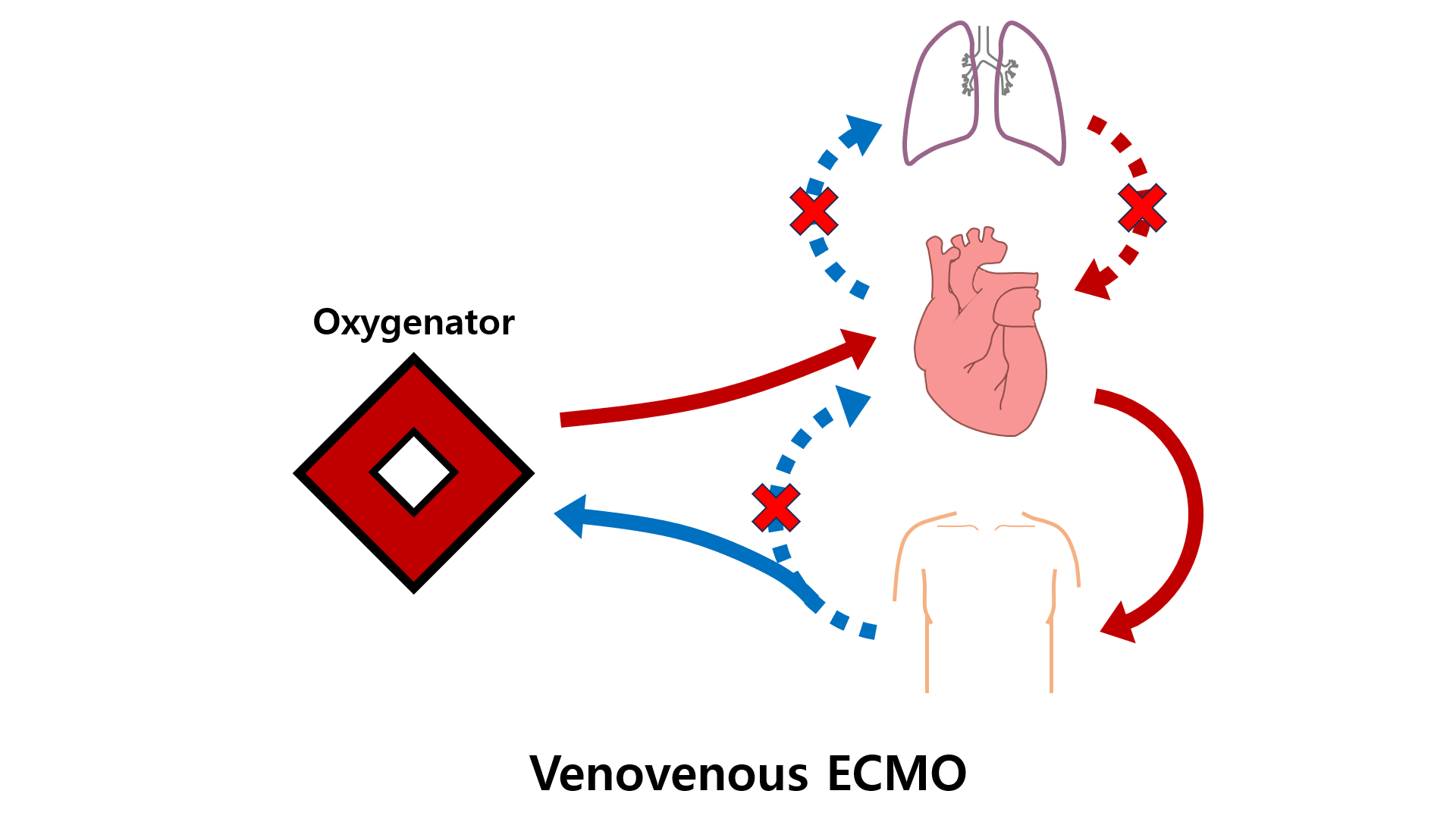
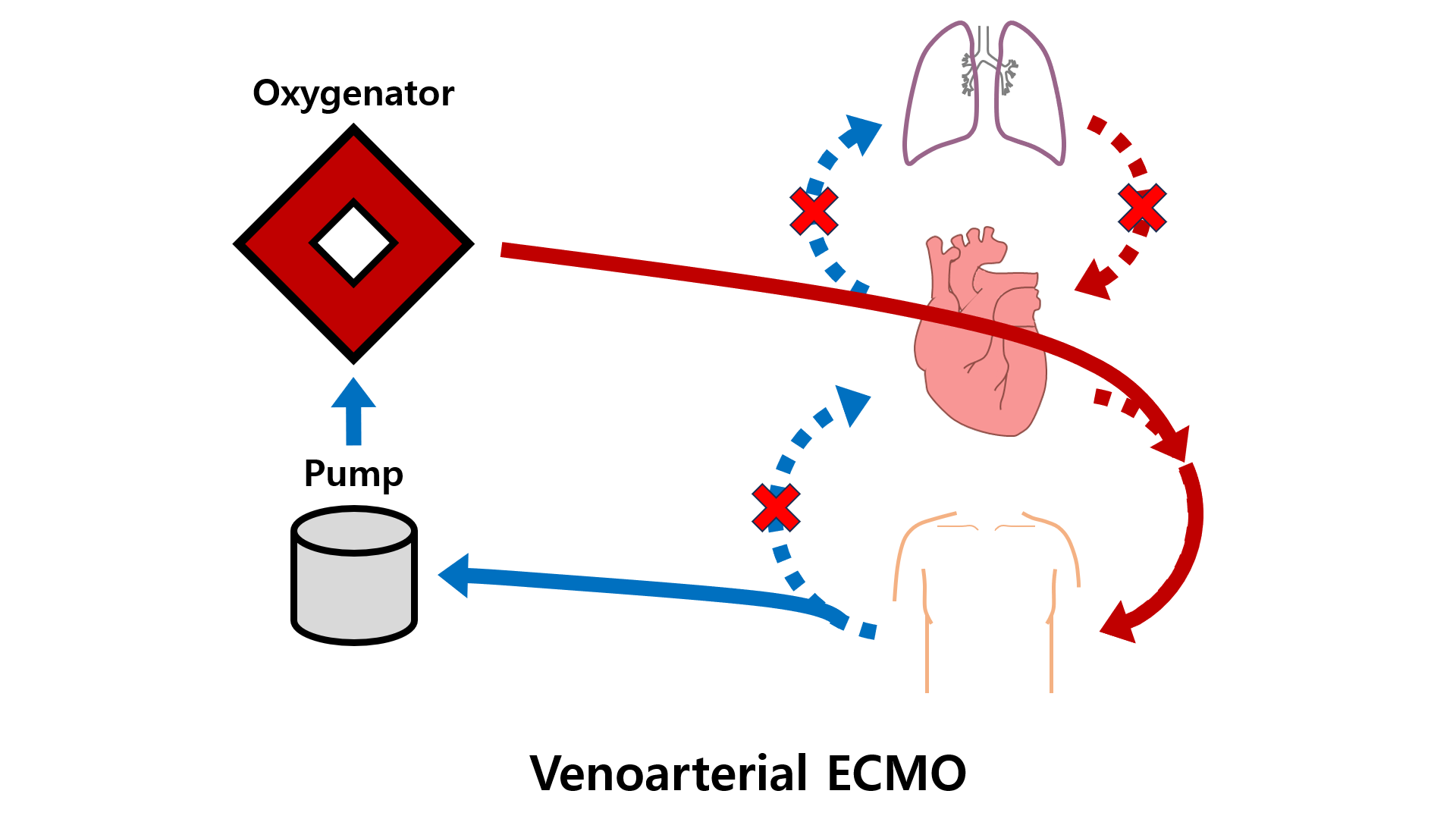
(3) 체외막산소화(extracorporeal membrane oxygenation, ECMO)
① 원리: Vein에서 혈액을 체외로 빼내 oxygenation을 시행, 이후 혈액을 다시 vein 또는 artery에 넣어주는 것
② Venovenous(VV) ECMO: 빼낸 혈액을 vein에 넣어줌
• Pump 기능 없음, oxygenation만 시행 → 심장의 기능은 없음, 폐의 기능만 대신함
• 따라서 심기능은 보존되었지만 폐부종이 심한 경우 주로 시행
③ Venoarterial(VA) ECMO: 빼낸 혈액을 artery에 넣어줌
• Pump 기능 있음, oxygenation도 시행 → 심장, 폐의 기능을 모두 대신함
• 따라서 심기능이 매우 부족할 때 주로 시행
심장성 쇼크, 급성 폐부종의 치료 정리 | |
원인 질환 치료 | • ACS: 관상동맥 재관류술 • 부정맥: Cardioversion/defibrillation, pacemaker |
호흡 보조 | • Nasal O2 → (NIV) → 기관삽관 & 기계환기 |
Preload 감소 | • Loop diuretics: Furosemide, torsemide 등 • Vasodilator: Nitroglycerin, nitroprusside 등 • 기타: Morphine, ACEi 등 |
말초 perfusion 유지 | • 수액 투여 • Vasopressor: Norepinephrine 등 • Inotropic agent: Dobutamine, milrinone 등 |
기계적 순환보조장치 | • IABP, LVAD, ECMO(VV/VA) |
Harrison 22e, pp.2324-2332