심화 2. 기타 상심실성빈맥
이론과 하이라이트 히스토리를 확인 할 수 있어요.
: Supraventricular tachycardia, SVT
상심실성빈맥은 정의상 심실 위(심방, AV node 등)에서 기원하는 모든 빈맥을 의미하며, 종류가 매우 다양하다. 국시에서는 동빈맥, 심방세동/심방조동, 발작성상심실성빈맥(특히 AVNRT/AVRT)이 주로 출제된다. 일반적인 수준에서는 해당 세 단원에 기술된 내용만 공부하는 것으로도 국시에 대비할 수 있다. 하지만 최근 국시에 학생 수준에서 기대하기 어려운 지엽적인 내용들이 출제되는 경향성으로 보아 마이너한 SVT가 출제되지 않는다고 보장하기 어려워졌으며, 일부는 이미 오답 선지에 이름을 비추고 있다. 본 단원에서는 SVT라는 큰 항목 내에 존재하는 다양한 질환들을 가능한 넓게 소개하고자 하며, 국시 만점을 목표로 하는 학생들을 대상으로 하고 있다. 심방세동은 다루고 있지 않다.
크게 동빈맥, 심방빈맥(atrial tachycardia), 방실접합부빈맥(AV junctional tachycardia), 방실빈맥(AV tachycardia)로 나뉜다. 아래 목차에서 동빈맥은 1, 심방빈맥은 2~4, 방실접합부빈맥은 5~6, 방실빈맥은 7에 해당한다. Antidromic AVRT를 제외하면 일반적으로 narrow QRS라는 특징을 갖는다.
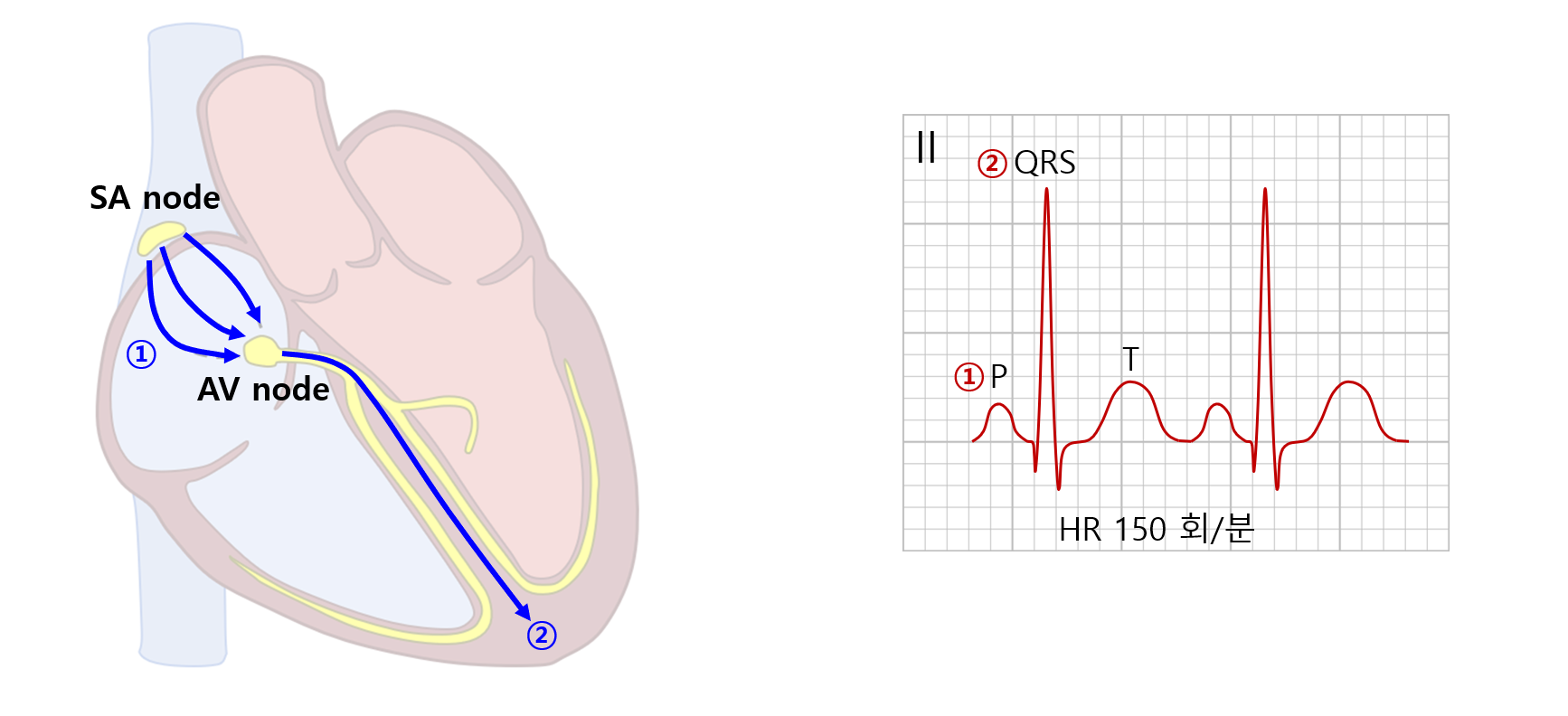
1. 동빈맥(sinus tachycardia)
동기능부전증후군(sinus node dysfunction, SND) 단원에 간략히 소개된 바 있으나, 엄밀히 말하면 SND에 해당하지 않는다. 국시에서는 거의 적절 동빈맥만 출제된다.
1) 개요 및 ECG
(1) P wave, QRS complex, T wave가 순차적으로, 일반적인 axis를 나타내며 등장함
• 정상 P wave morphology: Axis는 inferior & left, II/III/aVF에서 (+)방향, aVR에서 (-)방향, V1에서 biphasic
(2) HR > 100 회/분, 대부분 서서히 증가하다 서서히 가라앉음
2) 적절 동빈맥(appropriate sinus tachycardia): m/c
(1) 정의: 주어진 자극에 대한 인체의 적절한 반응으로 인해 발생하는 동빈맥
(2) 원인
① 생리적 원인: 운동, 감정, 통증, 임신 등
② 병리적 원인: 탈수, 발열, 공황발작, 빈혈, 갑상샘기능항진증, 다양한 심폐질환 등
③ 약물: 카페인, 알코올, catecholamine, atropine, β agonist, amphetamine 등
(3) 치료: 질병이나 약물이 원인일 경우 이에 대한 교정
3) 부적절 동빈맥(inappropriate sinus tachycardia, IST)
(1) 정의: 주어진 자극이 없을 때 or 자극이 있더라도 과도한 반응으로 인해 발생하는 동빈맥
(2) 진단: 적절 동빈맥, 기타 동빈맥 질환, 기타 부정맥을 배제 후 진단
(3) 치료: 비약물적 치료(운동치료, 혈장량 증가), 약물치료(BB, non-DHP CCB, ivabradine 등)
4) 체위성 기립성 빈맥 증후군(postural orthostatic tachycardia syndrome, POTS)
(1) 정의: 기립 10분 이후 HR가 30 회/분 이상 증가 or > 120 회/분, 저혈압은 동반되지 않음
* 저혈압이 동반되면 기립성 저혈압으로 진단하는 것이 더 적절하다.
(2) 진단: 2-positional BP 또는 tilt-table test를 통해 위 정의를 확인함
(3) 치료: 혈장량 증가에 초점이 맞춰져 있음
① 비약물적 치료: 운동치료, 고염식, compression stockings
② 약물치료: Fludrocortisone, midodrine 등
5) 동방결절 회귀성 빈맥(SA nodal reentrant tachycardia, SANRT)
(1) 정의: SA node 내부의 reentry 기전을 통해 발생하는 동빈맥
* 발작성상심실성빈맥 단원 또는 아래 'AVNRT'에 서술되는 기전과 유사하다.
(2) 진단: EP study (기타 동빈맥 질환들과 다르게 서서히 시작되지 않고 갑자기 시작될 경우 의심 후 시행)
(3) 치료: Verapamil, amiodarone → 실패시 catheter ablation
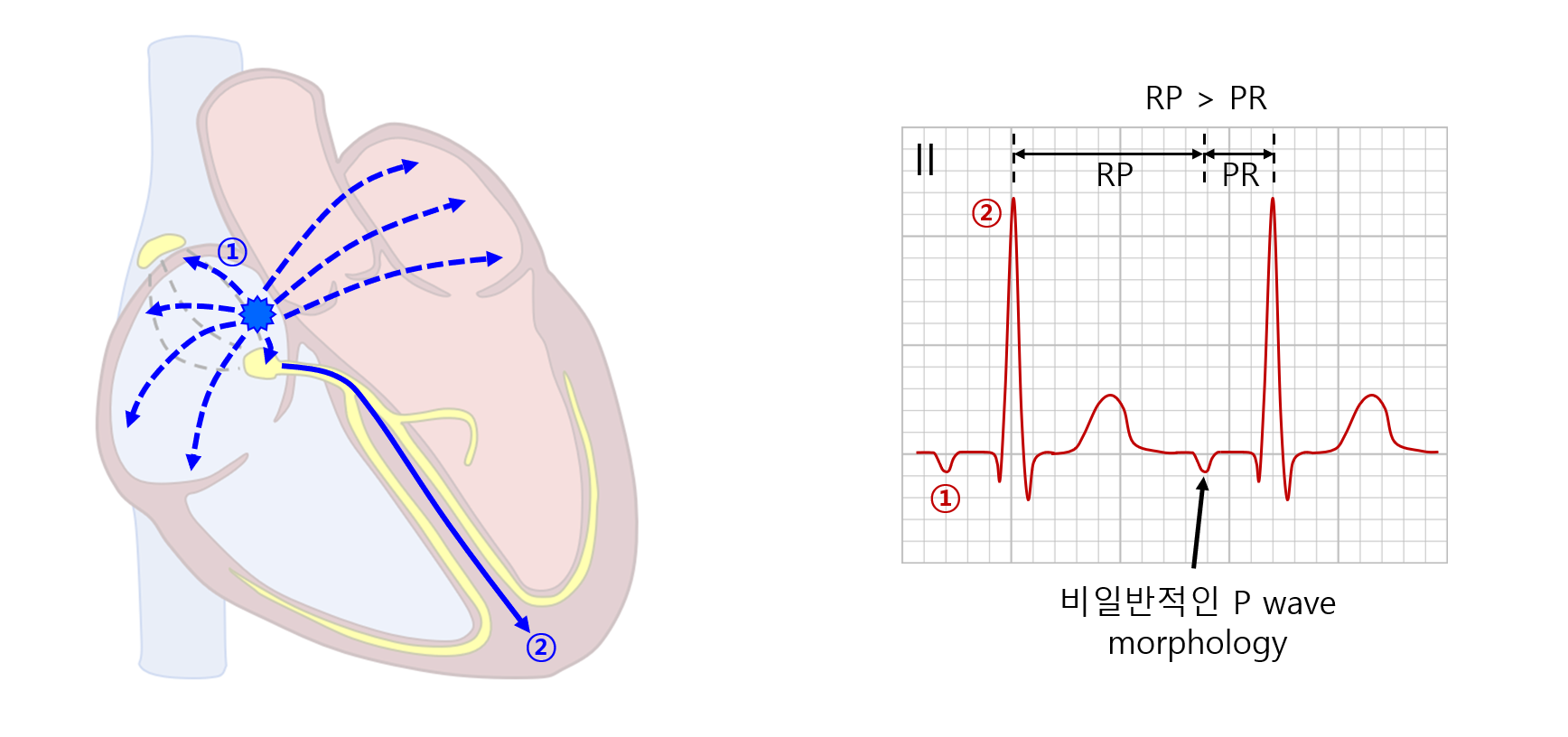
2. 국소성 심방빈맥(focal atrial tachycardia, focal AT)
1) 개요 및 ECG
(1) 병태생리
① SA node가 아닌 심방의 국소적 부분에서 전기 신호가 생성되어 RA/LA 전체로 뻗어나감
② AV node에 도달하면 정상 QRS complex를 생성함
(2) P wave: 비일반적 morphology
① 심방수축에 관여하는 신호가 SA node로부터 내려오지 않으므로, 정상 P wave와는 다른 axis를 갖게 됨
* 단, 부정맥 병소가 SA node와 매우 가깝다면 정상 P wave처럼 보일 수도 있다.
② P : QRS ratio가 1:1인 경우가 많지만, 2:1, 3:1일 수도 있음
(3) PSVT의 한 종류(10%): 갑자기 발생하는 경우가 대부분(↔ 동빈맥은 서서히 발생)
2) 원인: 구조적 심질환, 심장 catheter ablation 과거력, 심장수술 과거력 등
3) 치료
(1) 급성기
① 혈역학적 불안정: DC cardioversion
② 혈역학적 안정: Adenosine → BB, non-DHP CCB → class IC/III 항부정맥제(ibutilide, flecainide 등) → DC cardioversion
* Focal AT는 PSVT의 한 종류이므로, PSVT의 급성기 치료와 매우 유사하다. 단, PSVT의 대부분을 차지하는 AVNRT, AVRT와는 달리 focal AT는 부정맥의 기전이 AV node와 관계없으므로, adenosine/BB/CCB 등 AV blocker에 대해 잘 반응하지 않을 수 있다.
(2) 만성기
① Catheter ablation: 1st line
② Catheter ablation 불가시: BB, non-DHP CCB, class IC/III 항부정맥제 등
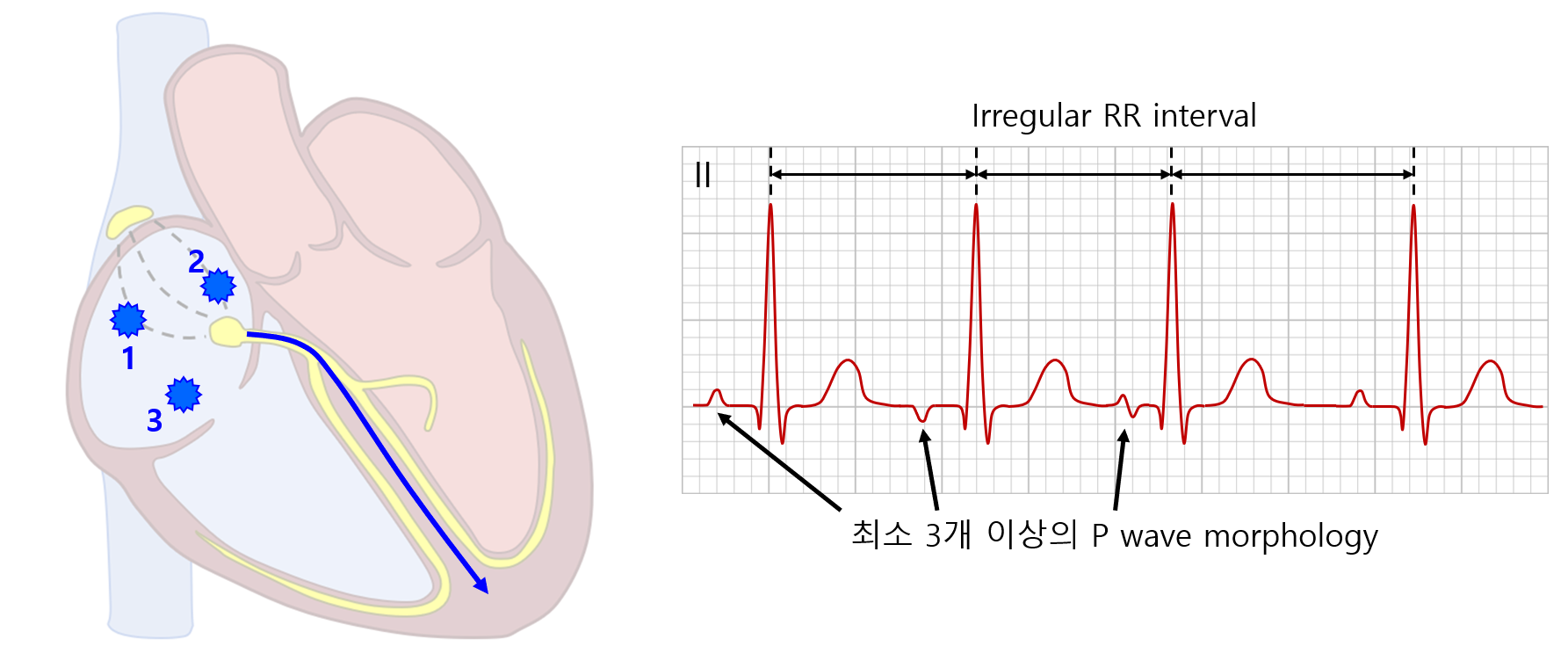
3. 다소성 심방빈맥(multifocal atrial tachycardia, MAT)
1) 개요 및 ECG
(1) 병태생리: 심방 내 여러 곳에서 전기 신호가 생성되어 RA/LA 전체로 뻗어나감
(2) P wave: 최소 3개 이상의 different morphology
• 동빈맥이나 focal AT와 같이 한 곳에만 전기 신호를 생성하지 않으므로 P wave morphology가 달라짐
(3) Irregular RR interval: 각 ectopic focus가 랜덤하게 신호를 생성하므로 이에 따른 RR interval도 irregular해짐
* 이 때문에 심방세동과 감별이 어려울 수 있으나, 심방세동은 P wave가 보이지 않는 반면 MAT는 P wave가 보일 수 있다. 또한 심방세동의 baseline은 불규칙하게 자글자글하지만, MAT는 baseline에 아무 신호도 없는(= isoelectric) 부분이 존재한다.
2) 원인: 중증 폐질환의 급성기에 자주 확인됨
3) 치료
(1) 급성기: 원인 질환 교정 → non-DHP CCB, BB
(2) 만성기: Non-DHP CCB, BB → AV nodal ablation + 심박동기 (치료가 불가하니 아예 AV node를 없애버리는 치료)
4. 심방조동(atrial flutter, AFL)
심방조동은 대회귀성 심방빈맥(macroreentrant atrial tachycardia, MRAT)이라고도 부른다. 심방세동(atrial fibrillation, AF)과 이름이 비슷하며, 치료 방침도 비슷하다. 또한 AF 환자에 항부정맥제를 투여하면 AFL이 나타나거나, AFL이 진행되면 AF가 새로이 발병하는 등 두 질환은 연관성이 많다. AFL은 본 단원의 다른 질환들과는 달리 국시에 자주 출제된다.
1) 개요 및 ECG
(1) 병태생리: 심방 내 크게 형성된 reentry 회로를 따라 부정맥이 발생하며, 회로의 n바퀴마다 QRS가 발생함
① Typical AFL: Tricuspid valve의 annulus를 따라 reentry 회로가 형성
• 하대정맥-삼첨판 협부(cavotricuspid isthmus, CTI): 위 reentry 회로가 지나는 중요한 거점
② Atypical AFL: 심방의 다른 영역에 reentry 회로가 형성
* Typical 및 atypical AFL을 각각 CVI-dependent 및 CVI-independent MRAT라고도 부른다.
(2) Sawtooth wave: Reentry 회로가 돌면서 심방의 myocardium을 탈분극화시키는 방향을 따라 형성
• Typical AFL의 경우, RV apex에서 tricuspid valve를 올려다보았을 때 시계반대방향(m/c)으로 reentry가 돌면 II/III 등 inferior lead에서 sawtooth wave(의 뾰족한 부분)가 (-)의 방향으로 형성되며, 시계방향으로 돌면 해당 lead에서 반대로 (+)의 방향으로 형성된다.
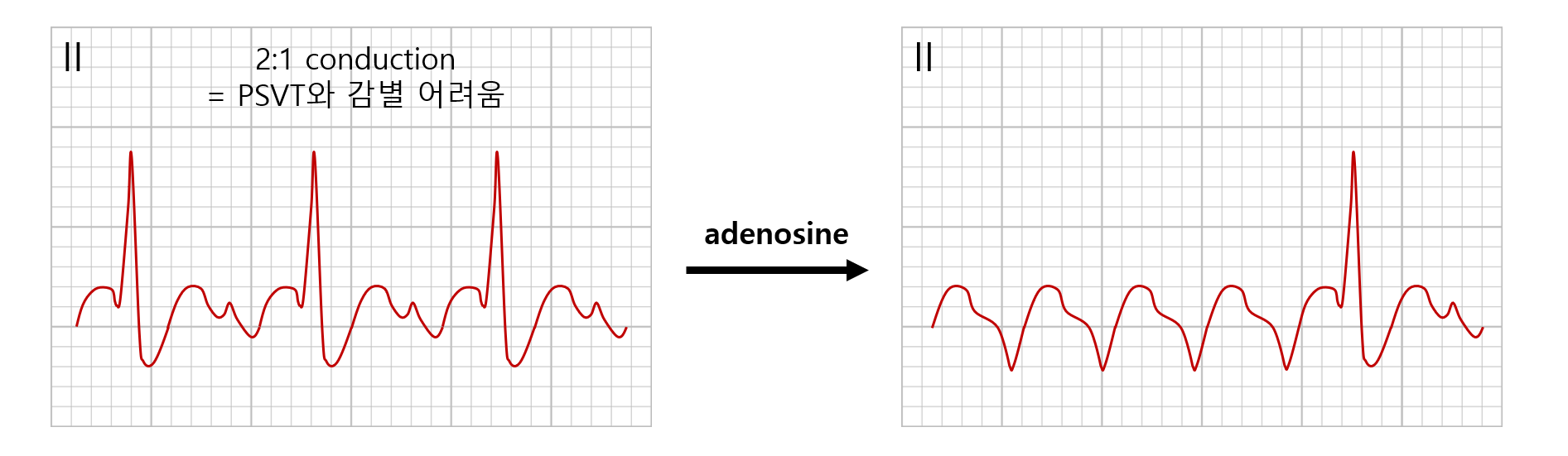
(3) AV conduction ratio: QRS가 1개 발생할 때마다 reentry 회로가 몇 바퀴 도는지를 의미함
• Reentry 회로는 주로 240~300 회/분 돌아감
ex) AV conduction ratio = 2:1일 경우 QRS는 120~150 회/분 생성됨
2) 원인: 고령에 의한 atrial scar, 심장 catheter ablation 과거력, 심장수술 과거력, AF 환자에의 class IC/III 항부정맥제 투여
3) 진단
(1) ECG: Typical AFL의 sawtooth wave가 명확하게 확인되는 경우 바로 진단 가능
(2) Adenosine 투여: AV conduction ratio = 2:1일 경우 sawtooth wave가 T wave와 겹쳐 진단이 어려울 때
• Adenosine 투여시 AV block이 발생하며 QRS가 전도되지 않아 가려져 있던 sawtooth wave가 확인됨
↔ 대부분의 PSVT는 아예 부정맥이 종결되어 normal sinus rhythm이 나타남
(3) EP study: Atypical AFL 등에서 기타 SVT와 감별이 어려울 때 시행
4) 치료: 전반적으로 AF와 유사
(1) 급성기
① 혈역학적 불안정: DC cardioversion
② 혈역학적 안정: Rate control(AFL를 유지하며 QRS rate만 조절) 또는 rhythm control(AFL 자체를 종결)
• Rate control: BB, non-DHP CCB(verapamil, diltiazem)
• Rhythm control: DC cardioversion, class III 항부정맥제(ibutilide, dofetilide 등)
* AFL은 AF에 비해 rate control이 쉽지 않다.
(2) 만성기
① Catheter ablation: 1st line. Typical AFL일 경우 CVI를 target함. AF보다 효과가 좋음
② Catheter ablation 불가시: BB, non-DHP CCB → amiodarone
(3) Anticoagulation: AF와 유사하게 시행
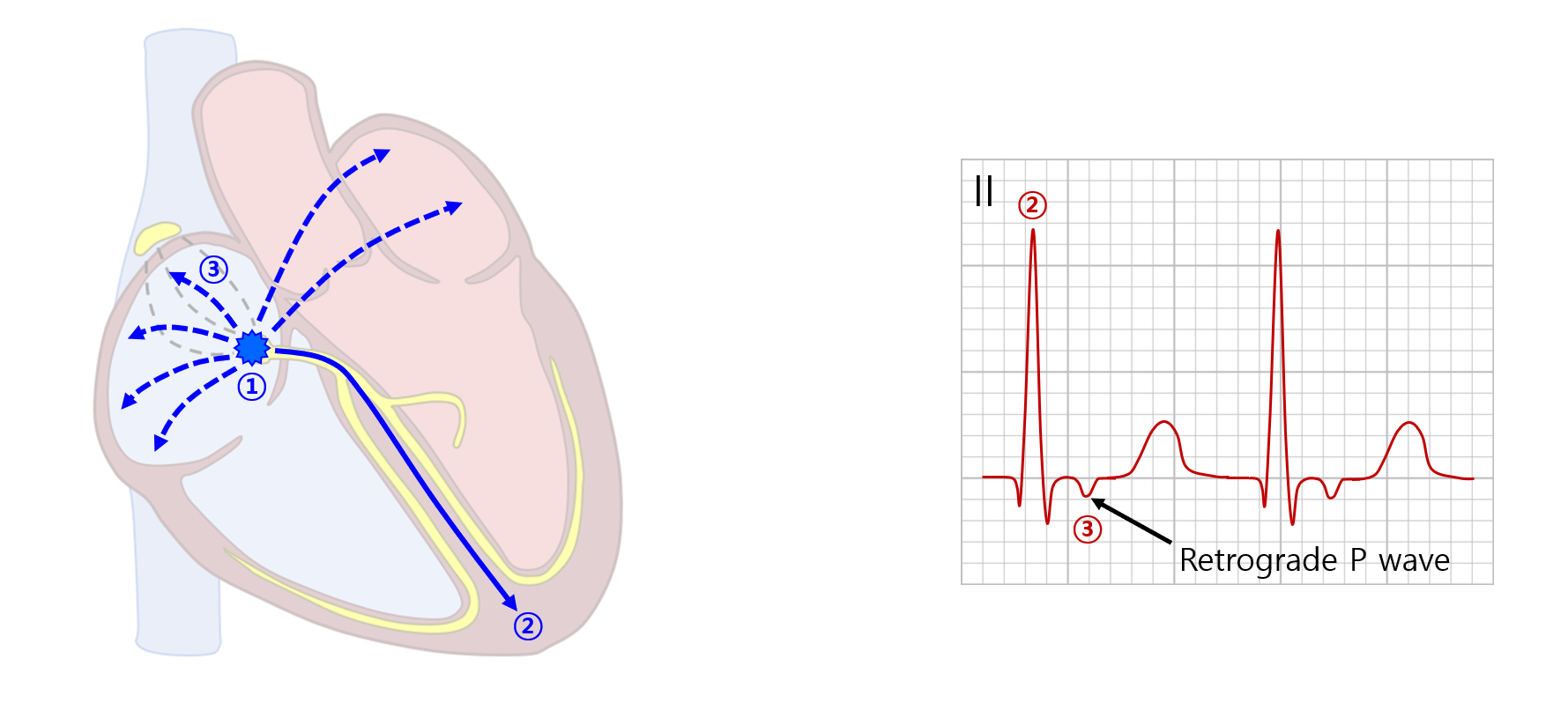
5. 방실접합부 이소성 빈맥(junctional ectopic tachycardia, JET)
1) 개요 및 ECG
(1) 병태생리: AV node ~ proximal His의 국소적 부분에서 전기 신호가 생성됨
(2) Retrograde P wave: 아래 AVNRT처럼 형성될 수도 있으며, 아예 A-V dissociation이 생길 수도 있음
2) 원인: 교감신경 항진, isoproterenol, catheter ablation 시술 후
3) 치료: Propranolol, verapamil, procainamide, flecainide
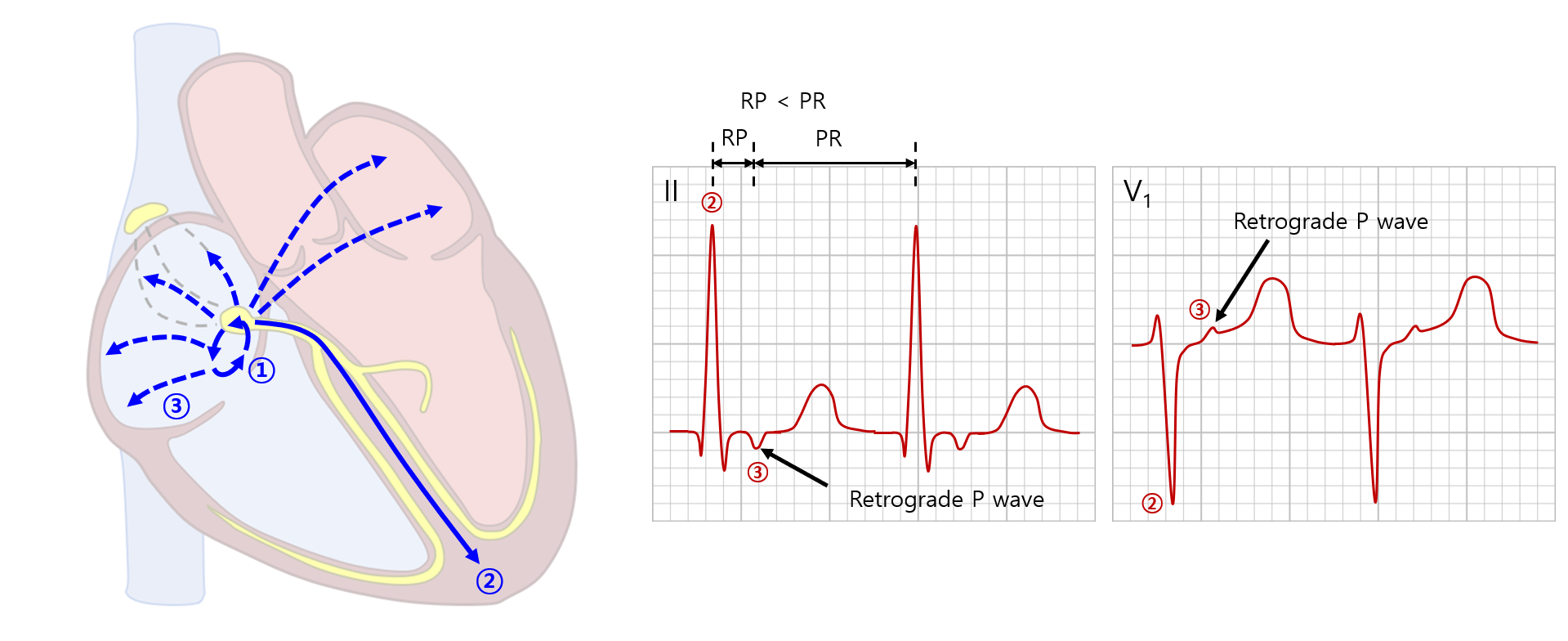
6. 방실결절 회귀성 빈맥(AV nodal reentrant tachycardia, AVNRT)
PSVT의 가장 흔한 형태로, 본 항목의 전반적인 내용은 PSVT 단원의 내용과 거의 같다.
1) 개요 및 ECG
(1) 병태생리: AV node 근처에 짧게 형성된 reentry 회로를 따라 부정맥이 발생함
① AV node 근처의 fast pathway와 slow pathway가 있으며, 이로 인해 reentry 회로가 형성될 수 있음
• Typical AVNRT: Slow pathway를 통해 antegrade(AV node를 향해 내려가는) 전도가 될 경우
• Atypical AVNRT: Fast pathway를 통해 antegrade 전도가 될 경우
② AV node → His-Purkinje를 통해 narrow QRS가 발생함
③ AV node → atrium을 통해 retrograde P wave가 발생함
* AV node에서 심방 쪽으로 전도되므로, II 등의 lateral lead에서 보았을 때는 보통 (-) 방향이 된다.
(2) Retrograde P wave: QRS에 가려 보이지 않는 경우도 있으며, 드물게 QRS 직전에 나타나는 경우도 있음
① V1에서는 pseudo-r'의 형태로, II/III/aVF에서는 pseudo-S의 형태로 흔히 나타남
② RP < PR: Focal AT와의 주요 감별점 중 하나 (focal AT는 RP > PR인 경우가 대부분)
* 위 내용은 typical AVNRT에 대한 내용이다. Atypical AVNRT의 경우 P wave가 RR interval 중 아무 곳에서나 발생하며, PR과 RP의 관계도 항상 다르다. Typical과 atypical의 차이는 국시 수준에서는 중요하지 않으며, 감별을 위해서는 EP study가 필요한 경우가 많다.
2) 치료
(1) 급성기
① 혈역학적 불안정: DC cardioversion
② 혈역학적 안정: Vagal maneuver → adenosine → BB, non-DHP CCB → DC cardioversion
(2) 만성기
① Catheter ablation: 1st line
② Catheter ablation 불가시: BB, non-DHP CCB
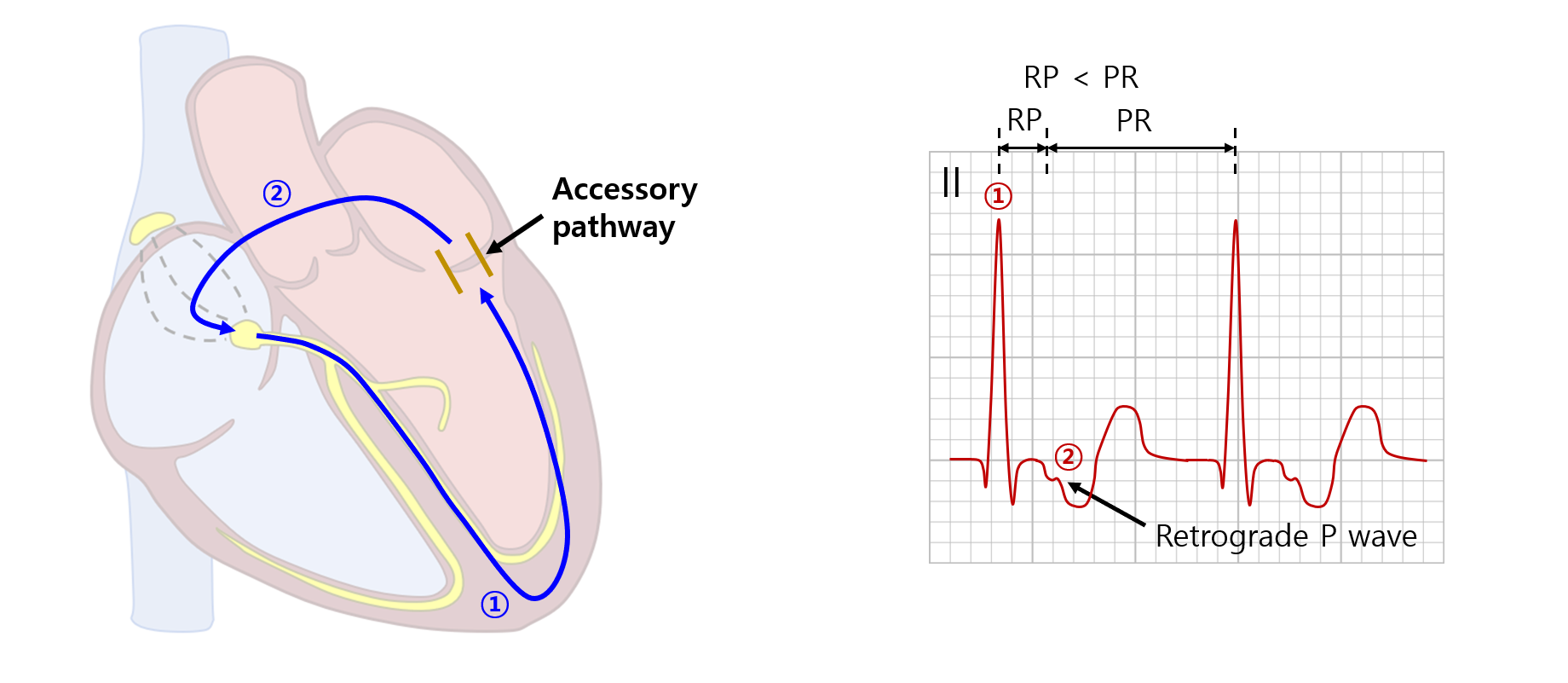
7. 방실 회귀성 빈맥(atrioventricular reentrant tachycardia, AVRT)
원래 심방과 심실 사이에는 AV node를 제외하고는 전기 신호가 통과하지 못하도록 절연되어 있으나, 모종의 이유로 전기 신호가 통과할 수 있는 accessory pathway(AP)가 만들어졌을 때 발생하는 부정맥이다. Orthodromic AVRT의 경우 AVNRT 다음으로 흔한 종류의 PSVT다. AP 자체에 대한 내용은 조기흥분증후군 단원 참고
1) 개요 및 ECG
(1) 병태생리: AV node ~ His-Purkinje의 정상 전도로와 AP의 비정상 전도로를 따라 reentry 회로가 형성됨
(2) 정방향(orthodromic) AVRT
① AV node ~ His-Purkinje의 정상 전도로를 통해 심실로 전기 신호가 내려옴 → narrow QRS
② AP의 비정상 전도로를 통해 심방으로 전기 신호가 올라감 → retrograde P wave
* 심실이 먼저 수축된 이후 심방이 수축될 수 있기 때문에 retrograde P가 QRS보다 이후 존재한다. 물론 보통 ST에 가려지기 때문에 잘 관찰되지는 않는다. AVNRT의 경우 retrograde P wave가 QRS와 같은 시점에 존재해 QRS에 의해 가려질 수 있는 것과는 대조적이다.
③ 보통 RP < PR이나, AVNRT보다는 RP가 더 김
④ ST depression이 흔히 확인됨
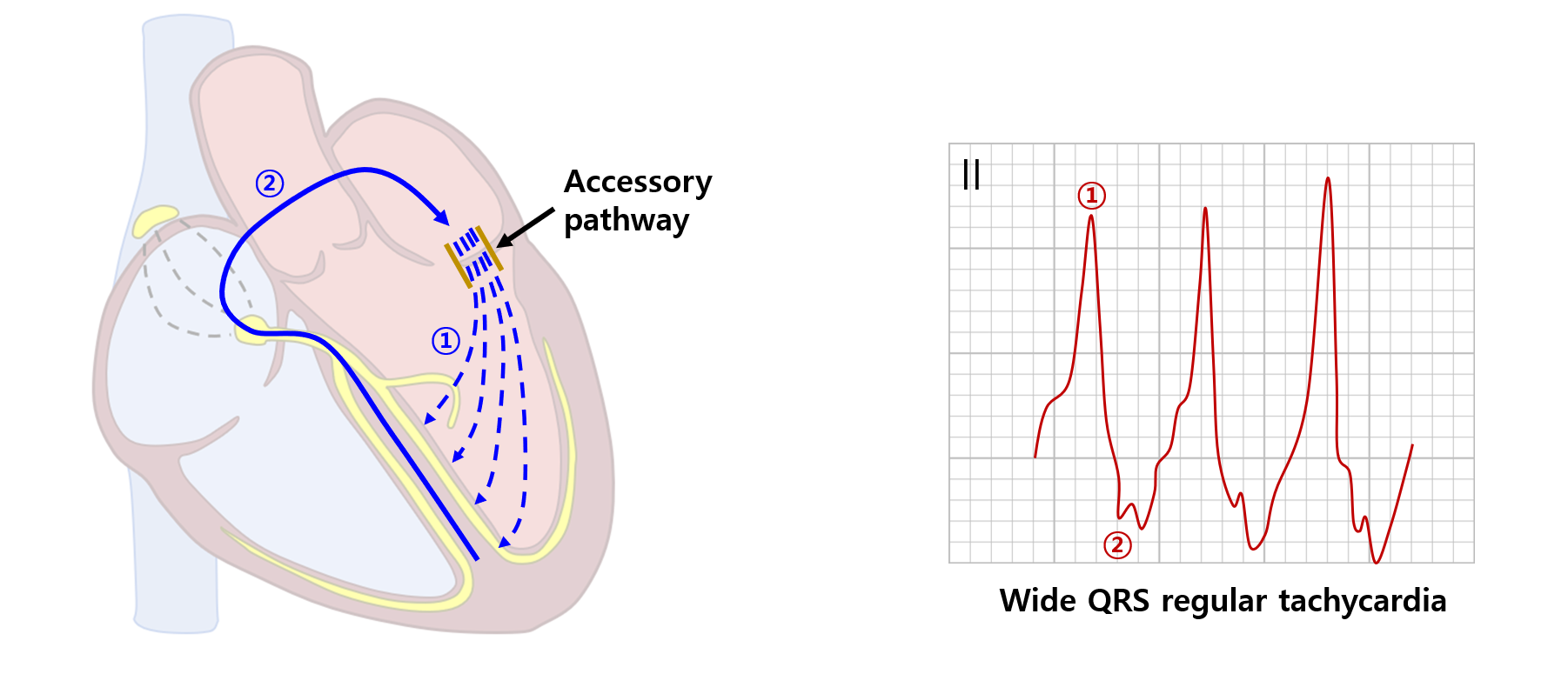
(3) 역방향(antidromic) AVRT
① AP의 비정상 전도로를 통해 심실로 전기 신호가 내려옴 → wide QRS
② AV node를 경유해 심방으로 전기 신호가 올라감
③ Regular, wide QRS tachycardia 형태를 나타냄 → monomorphic VT와 구분하기 어려움
2) 치료
(1) Orthodromic AVRT: AVNRT의 치료와 동일
(2) Antidromic AVRT
① Class IA/IC/III 항부정맥제: Procainamide, flecainide, propafenone, ibutilide 등
② DC cardioversion
* Orthodromic AVRT는 AV node에 강하게 의존하므로 AV block을 유도하면 쉽게 종결되지만, antidromic AVRT는 AV node를 거치기는 하나 많이 의존적이지는 않으므로 AP를 target하는 것이 권고된다.
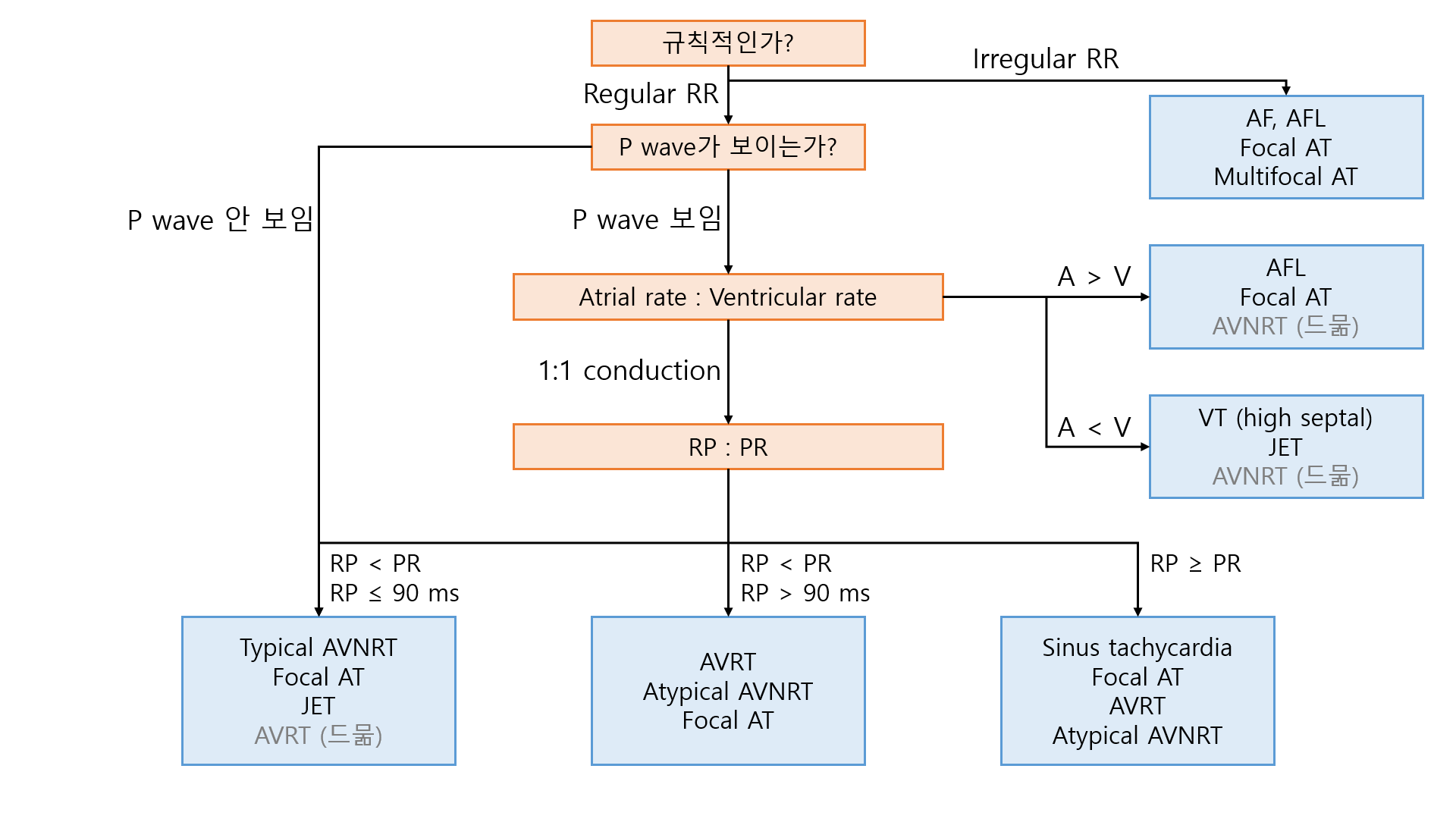
8. 정리: Narrow QRS tachycardia의 감별진단
1) Irregular RR
(1) AF, multifocal AT: 원래 irregular
(2) AFL: 보통 A:V conduction ratio가 일정하지만, variable한 경우도 있음
(3) Focal AT: 보통 regular하지만, 부정맥 생성 병소에서 irregular하게 신호를 생성할 수도 있음
2) Invisible P wave
(1) Typical AVNRT, JET: Retrograde P가 QRS complex에 가릴 수 있음
(2) Focal AT: HR이 빠르면 antegrade P가 ST-T에 가릴 수 있음
3) A : V conduction ratio
(1) A > V
① AFL: 보통 2:1 conduction, 3:1/4:1 등 그 이상도 가능
② Focal AT: Atrial rate가 빠르면 2:1 conduction도 가능
(2) A < V
① High septal VT: VT가 interventricular septum의 높은 곳(His bundle 근처)에서 발생하면 narrow QRS처럼 보일 수 있음
② JET: Ventriculoatrial(VA) dissociation이 생기면 P wave가 retrograde하게 생기지 않고 SA node에서 자발적으로 생성될 수 있음
4) RP : PR
(1) RP < PR, RP ≤ 90 ms: QRS와 P의 간격이 너무 짧아 P가 QRS에 거의 묻힘
(2) RP < PR, RP > 90 ms: QRS 이후에 P가 발생하는 것이 명확함
(3) RP ≥ PR: 정상 sinus rhythm과 유사
Harrison 22e, pp.1932-1947